Когнитивно-поведенческая терапия
Когнитивно-поведенческая терапия (КПТ) является «золотым стандартом» психологического лечения для людей с различными болевыми синдромами. Его можно использовать отдельно или в сочетании с медицинскими или междисциплинарными реабилитационными процедурами.
Хроническая боль является наиболее распространенным состоянием, которое лечится с помощью КПТ. Причина этого заключается в том, что хроническая боль — это проблема, в основе которой лежат биологические, психологические и социальные факторы. Следовательно ведение таких пациентов оптимально осуществлять, используя биопсихосоциальный подход, т.е. воздействуя не только на ее биологические причины, но и на ее психологические и социальные составляющие.
С момента внедрения биопсихосоциальной модели лечение хронической боли стало мультимодальным и мультидисциплинарным, с акцентом на целый ряд стратегий, направленных на максимальное уменьшение боли, улучшение качества жизни, связанного со здоровьем, независимость и мобильность, а также повышение психологического благополучия и предотвращение вторичной дисфункции.
Друзья, 11 октября состоится вебинар Георгия Темичева «Про боль #2». Узнать подробнее…
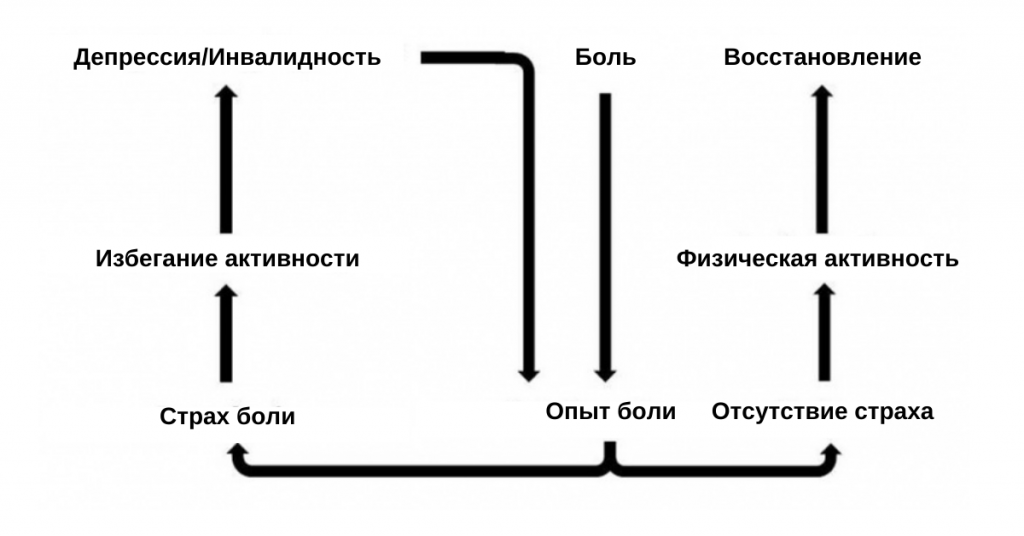
С течением времени у пациента с хронической болью может развиться такое поведение, как катастрофизация боли (увеличение угрозы, размышления о ней и неспособность справиться с болью), а также избегание страха (избегание активности из-за страха усиления боли или телесных повреждений), которые, как было установлено, постоянно связаны с большей физической и психосоциальной дисфункцией, даже после установления контроля над уровнем боли и депрессии. Многие люди с хронической болью имеют расстройства настроения и сна, а также постоянную тревогу. КПТ может быть использована для лечения этих состояний.
КПТ на практике
Не существует стандартного протокола когнитивно-поведенческой терапии. Он варьируется в зависимости от количества сеансов и конкретных методов, которые часто включают в себя обучение релаксации, постановку и работу над поведенческими целями (обычно включая систематическое увеличение физических упражнений и других видов деятельности), поведенческую активацию, руководство в задании темпа деятельности, обучение решению проблем и когнитивную реструктуризацию.
Читайте также статью: Механизмы боли.
В настоящее время КПТ является преобладающим психологическим лечением для людей с хроническими болевыми состояниями, такими как боль в пояснице, головные боли, артрит, орофациальная боль и фибромиалгия. КПТ также применяется для лечения боли, связанной с онкологией. Сочетание психологической и физической терапии, по-видимому, дает значительные преимущества.
Когда боль сохраняется, несмотря на медикаментозное лечение, как это имеет место при хронических болевых синдромах, проблемы становятся еще более сложными. Человек, испытывающий боль, особенно при движении, как правило, избегает делать то, что провоцирует его симптомы, но, к сожалению, это не очень полезное занятие, поскольку оно приводит к вторичной скованности и слабости, в перспективе вызывая ухудшение симптомов, которых человек пытается избежать. Неспособность функционировать приводит к потере своей социальной роли и самоуважения в результате постепенного наваливания других проблем, таких как финансовые трудности и натянутые межличностные отношения.
Про методы оценки боли можно почитать здесь.
По сути, когнитивно-поведенческий подход направлены на улучшение того, как человек управляет своей болью и справляется с ней, а не на поиск биологического решения предполагаемой патологии. При соответствующем обучении целому ряду техник пейсинга, когнитивной терапии (помогающей выявить негативные паттерны мышления), тщательному планированию задач и повседневной деятельности, а также разумному использованию релаксационных тренировок, растяжек и упражнений для улучшения физических функций, многие люди начинают понимать, что лечение позволяет им вернуть контроль над своей жизнью, делать больше и чувствовать себя лучше.
В то время как когнитивные элементы программы обычно остаются за психологами, другие сотрудники, работающие вместе с ними, такие как врачи, физические терапевты, эрготерапевты и медсестры, должны улучшать свои психотерапевтические навыки, чтобы внести свой вклад в программу лечения. Например, программа физических упражнений, выполняемая физиотерапевтом с использованием когнитивного подхода, должна быть ориентирована на устранение страхов и коррекцию убеждений человека относительно движения или безопасности той деятельности, которую он осуществляет. Часто это свидетельствует о том, что чрезмерная осторожность человека может быть связана со страхом повреждения. Такой подход будет восстанавливать человека как физически, так и психологически.
Когнитивно-функциональная терапия
Когнитивно-функциональная терапия (КФТ) — это клиентоориентированный подход к управлению болью, который нацелен на убеждения, страхи и связанное с ними поведение (как движение, так и образ жизни) каждого человека с болью в спине. Этот подход фокусируется на изменении убеждений пациентов, противостоянии их страхам, просвещении их о механизмах боли, повышении осознания и контроля над своим телом во время выполнения провоцирующих боль функциональных задач, обучении их снижению избыточной активности мышц туловища и изменению поведения, связанного с провоцирующими боль движениями и положениями.
- Данный подход подводит человека к осознанию того, что боль — это не отражение повреждения тканей, а скорее процесс, когда человек попадает в порочный круг боли и нарушения дееспособности.
- Методика ориентирована на поведение и исследует различные варианты движения, используя визуальную обратную связь для того, чтобы люди могли восстановить свою схему тела и заново изучить основные элементы расслабленного нормального движения.
- КФТ дает человеку возможность делать то, чего он боится и/или избегает, но в спокойной и расслабленной манере, мотивируя его заниматься физическими упражнениями и вести активный образ жизни, исходя из его предпочтений и целей.
Таким образом, данный подход отлично подходит для лечения хронических болевых расстройств, поскольку направлен на улучшение самоэффективности, уверенности и адаптивности, обеспечивая надежду и возможность для изменений у человека с болью в личностно-ориентированной манере.
КФТ на практике
КФТ включает в себя интервьюирование пациента относительно его боли, и направлено на удовлетворение его индивидуальных потребностей, а также на обозначение требований к физиотерапевту, проводящему физиотерапевтическое освидетельствование. Пациенту предлагается обсудить свой уровень страха боли и любое уклонение от деятельности, работы и социальной активности. Затем следует прояснить его убеждения и цели, что необходимо для разработки программы управления болью.
Объективное обследование включает анализ первичных функциональных нарушений пациента (например, вызывающих боль, страх и/или избегаемых движений и функциональных задач) с целью выявления дезадаптивного поведения, включающего мышечную защиту, «ненормальные» движения и позы, избегающие паттерны и болевое поведение. Пациенты также должны оцениваться с точки зрения их уровня контроля и осознания (восприятия тела), а также их способности расслаблять мышцы туловища и нормализовать провоцирующее боль постуральное и двигательное поведение, а также их влияния на интенсивность боли.
Терапевтическое неврологическое образование
Традиционная медицина прочно укоренилась в биомедицинской модели, которая подразумевает, что травма и боль — это одна и та же проблема. Таким образом, увеличение интенсивности боли означает увеличение повреждения тканей, а увеличение проблем с тканями приводит к еще большей боли. Этой модели (называемой картезианской моделью боли) более 350 лет, и она не совсем неверна. Такие слова, как «выпячивание», «грыжа», «разрыв» и «повреждение», повышают тревожность и делают людей менее заинтересованными в движении, которое так необходимо для выздоровления. Это особенно важно, когда боль сохраняется в течение длительного времени.
Большинство тканей в человеческом теле заживают в течение 3-6 месяцев. В настоящее время установлено, что продолжающаяся боль в большей степени связана с повышенной чувствительностью нервной системой. Другими словами, сигнальная система организма остается активированной даже после того, как ткани восстановились.
Про теории боли можно почитать тут.
За последние 10 лет научно-исследовательская группа Международного института позвоночника и боли и исследовательская группа из команды терапевтической неврологии изучили одну из потенциальных причин существования хронической боли и запустили целый ряд проектов, направленных на то, чтобы информировать людей о данной проблеме. Изучение биологических процессов, связанных с болью, называется нейробиологическим образованием.
Было показано, что терапевтическое неврологическое образование (ТНО) эффективно главным образом при лечении хронических болевых состояний, возникающих вследствие поражения мышечно-скелетной системы. Новые исследования показывают, что интерпретация пациентам их болевого опыта с биологической и физиологической точки зрения (как нервная система/ головной мозг генерируют и поддерживают боль) позволяет вызвать некоторые впечатляющие позитивные изменения. Судите сами:
- уменьшение интенсивности боли;
- улучшение функции;
- уменьшение страха;
- позитивное восприятие боли;
- увеличение знаний о боли;
- улучшение подвижности;
- желание выполнять упражнения;
- улучшение функции мышц;
- уменьшение раздражения мозга;
- снижение затрат на лечение.
ТНО на практике
Терапевтическое неврологическое образование изменяет восприятие боли пациентом. В этом случае он понимает, что боль может быть не связана с повреждением тканей, а возникать из-за повышенной чувствительности нервов. Проще говоря, человек начинает понимать, что у него проблемы с болью, а не с тканями. Этот нейробиологический взгляд на чувствительные нервы в сравнении с повреждением тканей позволяет по-новому взглянуть на методы лечения, направленные на ослабление повышенной чувствительности, такие как аэробные упражнения, мануальная терапия, релаксация, глубокое дыхание, гигиена сна, диета и многое другое.
Важно отметить, что мультидисциплинарный подход к лечению боли обеспечивает преимущества для пациентов, медицинских работников и общества в целом. Интеграция различных методов лечения, включая модификацию поведения, привела к значительным улучшениям для пациентов, страдающих хронической болью, с точки зрения сокращения использования лекарств, улучшения функциональных возможностей, повышения вероятности возвращения к работе, улучшения удовлетворенности и качества жизни, а также снижения затрат на лечение.
